
Instructivo postoperatorio
Guía cirugía por HPV, Verrugas y Condilomas Anales
Guía completa de cuidados antes y después de la intervención.

Dr. Esteban Grzona
MN: 117889 – MP: 58191
Especialista en Cirugía General
Especialista Universitario en Coloproctología (UBA)
Miembro de la Asociación Argentina de Cirugía (MAAC)
Miembro de la Sociedad Argentina de Coloproctología (SACP)

📘 Información para pacientes:
Cirugía por Verrugas Anales (Condilomas por HPV)
Guía completa para entender su diagnóstico, tratamiento y cuidados postoperatorios
✨ Estamos aquí para acompañarlo en cada paso de su tratamiento
❓ ¿Qué son las verrugas anales?
Las verrugas anales, también llamadas condilomas, son lesiones benignas causadas por el Virus del Papiloma Humano (HPV). Es importante saber que el HPV es la infección de transmisión sexual más común en el mundo (CDC); la mayoría de las personas sexualmente activas la contraerán en algún momento de su vida, aunque muchas veces sin desarrollar síntomas.
El virus se transmite principalmente por contacto sexual, pero también por contacto directo de piel con piel en la zona genital y perianal. Según guías europeas (ESCP), más del 90% de las verrugas son causadas por tipos de HPV de "bajo riesgo" (tipos 6 y 11), que no suelen asociarse con cáncer.
Estas verrugas aparecen como pequeños crecimientos blandos, de color carne o blanquecinos, en el margen del ano o dentro del conducto anal. A menudo no provocan síntomas, pero pueden causar:
- Picazón o irritación.
- Sangrado leve, especialmente al limpiarse.
- Molestia estética o preocupación psicológica. Es normal sentir ansiedad o angustia por este diagnóstico, y es un tema que puede conversar con su médico.
- Ocasionalmente, dificultad para la higiene.
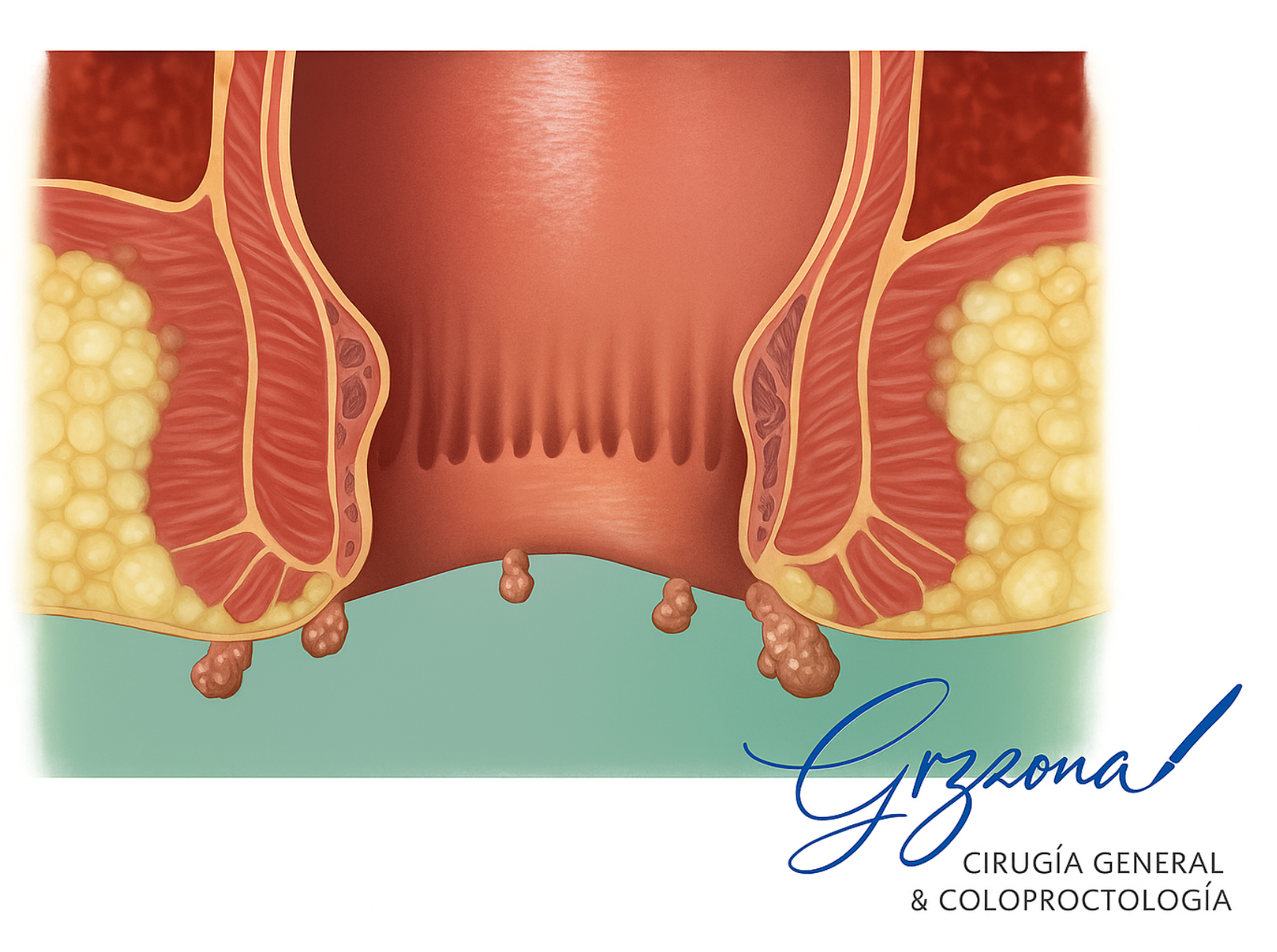
🔬 ¿Por qué se tratan quirúrgicamente?
Aunque existen tratamientos tópicos (cremas) o ablativos (crioterapia), el tratamiento quirúrgico se recomienda en casos específicos y ofrece la tasa de eliminación de lesiones más alta (ESCP). Las indicaciones son:
- Las lesiones son numerosas o de gran tamaño.
- No responden a tratamientos tópicos previos.
- Afectan el interior del canal anal, donde las cremas no pueden aplicarse.
- Hay sangrado, molestias o malestar persistente.
- Se necesita una biopsia para confirmar el diagnóstico. Aunque las verrugas son benignas, a veces pueden coexistir con lesiones precancerosas (llamadas neoplasia intraepitelial anal o AIN, según la terminología de la ASCRS) causadas por tipos de HPV de "alto riesgo". La cirugía permite analizar el tejido y descartar esta posibilidad.
🎯 El objetivo es eliminar las verrugas visibles, aliviar los síntomas y reducir la carga viral en la zona.
🏥 ¿Cómo es la cirugía?
La intervención se llama resección de condilomas anales. Se realiza en un quirófano bajo anestesia general o una sedación profunda (neuroleptoanalgesia) para garantizar su confort. El procedimiento puede incluir:
- Escisión directa (con bisturí o electrobisturí) de las verrugas visibles en la piel perianal.
- Revisión del canal anal (anoscopia) para identificar y remover también las lesiones internas.
⏱️ Es un procedimiento ambulatorio o que requiere una corta internación. Suele durar menos de 30 minutos. Las heridas resultantes no suelen requerir puntos y cicatrizan progresivamente en el transcurso de algunas semanas.
¿Qué esperar en el postoperatorio?
- Dolor leve a moderado, que se controla eficazmente con los analgésicos indicados.
- Sensación de ardor al evacuar, especialmente durante los primeros días.
- Posible sangrado leve con las deposiciones o al limpiarse, lo cual es normal durante el proceso de cicatrización.
🔁 ¿Pueden volver a aparecer?
Sí, y es importante que lo sepa. El HPV puede permanecer en estado latente en la piel sana alrededor de las lesiones extirpadas. Por ello, la aparición de nuevas verrugas en el futuro es una posibilidad y no significa que la cirugía haya fallado. Es parte del comportamiento natural del virus.
Según las guías clínicas (ESCP), las tasas de recurrencia después de cualquier tipo de tratamiento se sitúan en torno al 20-30%.
📋 Recomendaciones importantes:
- Es fundamental mantener controles regulares con su coloproctólogo para detectar y tratar precozmente cualquier nueva lesión.
- En algunos casos, especialmente si hay factores de riesgo (como inmunosupresión), se pueden indicar estudios de seguimiento como una anoscopia de alta resolución (HRA) (ASCRS).
- Se recomienda el tratamiento de la pareja sexual si presenta lesiones.
- La vacunación contra el HPV es una herramienta clave y se recomienda para reducir el riesgo de futuras lesiones.
❤️ ¿Qué cuidados tener en cuenta?
- 🚫 Evitar relaciones sexuales anales hasta que la zona esté completamente cicatrizada y su médico le dé el alta.
- 🧼 Mantener una higiene rigurosa y seguir todas las recomendaciones postoperatorias.
- 🛡️ Usar preservativo. Aunque no elimina por completo el riesgo de transmisión del HPV, sí lo reduce significativamente.
- 💉 Considerar la vacunación contra el HPV. Protege contra los tipos de HPV que causan la mayoría de las verrugas y los cánceres asociados al virus. Según los CDC, se recomienda para todas las personas hasta los 26 años. Entre los 27 y 45 años, puede ser beneficiosa y debe conversarlo con su médico.
Organización prequirúrgica 📋
Para agilizar tu cirugía, seguí estos pasos:
- Te entregaremos los pedidos de laboratorio y evaluación prequirúrgica.
- Si te operas por una cobertura médica también recibirás una orden médica para autorizar la cirugía con tu cobertura de salud.
- Una vez que tengas los tres elementos, envialos a Julieta, la asistente del Dr. Grzona.
- No debés gestionar turnos con la clínica: ya estará reservado.
🚗 Importante: vení acompañado. Por indicación anestésica, no podés manejar tras el procedimiento. Tu acompañante debe permanecer en la sala de espera disponible para recibir el parte médico al finalizar la cirugía.
📋 Organizando mi cirugía
El cirujano le entregará los pedidos de estudios prequirúrgicos (laboratorio + evaluación del riesgo quirúrgico).
Si corresponde, también recibirá una orden que debe presentar ante su cobertura médica para la autorización de la cirugía.
📌 Una vez que tenga estos tres elementos:
- Estudio de laboratorio
- Evaluación cardiológica
- Orden autorizada por la cobertura de salud
📤 Deberá enviarlos con anticipación a la cirugía directamente a Julieta, la asistente del Dr. Grzona.
✅ No debe gestionar turnos con la clínica; simplemente debe presentarse el día indicado con la orden autorizada, ya habremos gestionado nosotros su reserva.
🚗 El día de la cirugía debe venir acompañado. Al tratarse de un procedimiento con anestesia, no podrá regresar por sus propios medios conduciendo vehículos. Esto es por su seguridad y forma parte del protocolo anestésico.
💤 Modalidad anestésica
Para este tipo de cirugía utilizamos anestesia general o neuroleptoanalgesia, según cada caso clínico. Esto significa que estarás profundamente relajado o dormido, sin sentir dolor ni estar consciente del entorno. Es una modalidad segura, que permite realizar la cirugía en forma confortable y sin molestias.
La posición quirúrgica puede ser:
- Litotomía: acostado boca arriba con las piernas elevadas (posición ginecológica).
- Navaja sevillana: acostado boca abajo con la cadera flexionada para exponer mejor la zona anal.
En todos los casos, un médico anestesiólogo estará presente durante toda la intervención, monitoreando y cuidando cada detalle para tu tranquilidad y seguridad.
📋 Pacientes que reciben análogos de GLP-1 (Ozempic®, Trulicity®, Saxenda®, etc.)
Estos medicamentos se utilizan para el tratamiento de la diabetes tipo 2 y la obesidad. Su principal efecto es ralentizar el vaciamiento gástrico, lo cual puede aumentar el riesgo de broncoaspiración durante anestesia general o sedación profunda.
Por este motivo, es obligatorio suspenderlos antes del procedimiento siguiendo esta tabla:
| Nombre comercial | Principio activo | Frecuencia | Suspensión |
|---|---|---|---|
| Ozempic® | Semaglutida | Semanal | 7 días antes |
| Trulicity® | Dulaglutida | Semanal | 7 días antes |
| Wegovy® | Semaglutida | Semanal | 7 días antes |
| Bydureon® | Exenatida LAR | Semanal | 7 días antes |
| Rybelsus® | Semaglutida (oral) | Diaria | El día del procedimiento |
| Saxenda® | Liraglutida | Diaria | El día del procedimiento |
| Victoza® | Liraglutida | Diaria | El día del procedimiento |
| Byetta® | Exenatida | 2 veces por día | El día del procedimiento |
🥤 Dieta líquida (24 h antes del procedimiento)
Los pacientes que reciben análogos de GLP-1 deben realizar una dieta líquida clara durante las 24 h previas al procedimiento:
✅ Permitidos:
- Agua
- Té o infusiones sin leche
- Caldo filtrado (sin sólidos ni grasa)
- Jugos colados sin pulpa (manzana, pera, uva blanca)
- Bebidas isotónicas como Gatorade®
- Paletas de agua saborizadas (sin fruta ni leche)
- Gelatina
- Café negro sin leche
❌ No permitidos:
- Alimentos sólidos
- Leche y derivados
- Jugos con pulpa
- Sopas con sólidos o crema
- Bebidas gaseosas o energizantes
Indicaciones para el día anterior 📆
- No te rasures ni uses maquillaje, esmalte, piercings ni alhajas.
- Realizá un baño completo con agua y jabón neutro antes de salir hacia la clínica.
- Hacé ayuno de 8 horas (solo agua o Gatorade hasta 4 horas antes).
- Podés tomar tu medicación habitual con un sorbo de agua (si corresponde).
- Justo antes de comenzar tu ayuno debes tomar 1000mg o 1g de paracetamol (Ej: Tafirol®).
- Si tomás aspirina o anticoagulantes, avisá con anticipación. Generalmente deben suspenderse 7 días antes.
🥗💧 Dieta preoperatoria y postoperatoria
Se recomienda comenzar la dieta una semana previa a la cirugía y seguirla durante las 2 semanas posteriores.
⚠️ Esta dieta está diseñada exclusivamente para evitar el estreñimiento, reduciendo así el dolor al evacuar durante el postoperatorio. No constituye una dieta específica para otras condiciones médicas (como diabetes, celiaquía, enfermedad renal, etc.). Ante cualquier patología adicional, consulte para adaptar estas recomendaciones.
🍽️ Recomendaciones generales para una dieta que evite el estreñimiento
Una buena alimentación es clave para evitar el estreñimiento, reducir el dolor al evacuar y facilitar la cicatrización. Aquí le damos algunas pautas simples para ayudarle a lograrlo:
✅ ¿Qué hábitos conviene incorporar?
- 🥦 Coma frutas, verduras de hoja verde y cereales integrales todos los días. Estos alimentos aportan fibra, que ayuda a formar una materia fecal más blanda y fácil de eliminar.
- 💧 Tome entre 2,5 y 3 litros de agua por día. Un buen truco es llenar una botella a la mañana y asegurarse de haberla terminado antes de que termine el día.
- 🕒 Divida su alimentación en 6 o 7 pequeñas comidas al día. Esto estimula el tránsito intestinal de forma más regular.
- 🍯 No es una dieta para adelgazar. Se recomienda incluir azúcares naturales como miel, y lácteos enteros como yogures con crema o leche entera.
🛒 ¿Qué alimentos son recomendables?
- Frutas: Ciruelas, kiwi, higos, duraznos, naranjas, mandarinas (con hollejo).
- Verduras: Acelga, espinaca, zapallo, zanahoria, remolacha.
- Lácteos: Yogur entero (con frutas o cereales), leche entera, quesos blandos.
- Cereales: Pan integral, galletas de salvado, avena.
- Líquidos: Agua, caldos, jugos naturales, infusiones.
🌾 Complemento recomendado: Salvado de avena (no apto para celíacos)
Este complemento de fibras es una alternativa sumamente accesible que se consigue en dietéticas y no presenta ninguna contraindicación para mantenerlo como hábito diario.
- 📏 ¿Cuánto?: Entre 25 y 30 gramos por día. Le sugerimos pesar esta cantidad una vez y marcar en un vaso largo hasta dónde llega, para repetirlo cada día sin balanza.
- 🥤 ¿Cómo tomarlo?: Mézclelo con un vaso de jugo de naranja natural, yogurt o caldo.
💧 IMPORTANTE: Después de tomarlo, tome dos vasos de agua en los próximos 30 minutos, para que la fibra se hidrate bien.
❗ Si no toma suficiente agua, puede hacer el efecto contrario y empeorar el estreñimiento.
🕓 Si prefiere, puede repartir esa cantidad de salvado en 3 o 4 tomas durante el día, siempre con abundante líquido.
📌 Recordá estos puntos clave si tenés problemas proctológicos:
- 💦 La fibra necesita agua para funcionar. La fibra sin líquido puede endurecer las heces.
- 🚫 Evite irritantes: picantes, alcohol, café en exceso.
- ❌ No consuma alimentos astringentes (como arroz blanco, manzana rallada, membrillo o quesos duros).
- ✅ Lo ideal es evacuar una vez por día con una materia fecal blanda, que no requiera esfuerzo ni produzca dolor al salir.
🩹 Indicaciones postoperatorias
Evitar estar mucho tiempo sentado; usar siempre un almohadón.
🚫 No se recomienda el uso de almohadones circulares con forma de 'dona', ya que pueden aumentar la congestión en la zona, dificultando la circulación venosa y prolongando la inflamación. En su lugar, se sugiere utilizar una superficie blanda, como un almohadón convencional o cojín plano.
💊 Analgésicos
El objetivo es adelantarse al dolor. No esperes a que el dolor sea fuerte para tomar la medicación; respetá los horarios indicados los primeros días.
1. Medicación de Base
Tomá esta medicación de forma fija según se te indique:
- Etoricoxib + Paracetamol: 1 comprimido cada 12 horas.
- Tramadol Gotas (100 mg/ml):
- Dosis inicial: 10 gotas (equivalen a 50 mg) cada 8 hs al menos los primeros 3 días.
- Si el dolor persiste: Podés subir hasta 20 gotas (equivalen a 100 mg) cada 6 u 8 horas si es necesario.
- Límite máximo: No superes las 80 gotas en un día (24 horas).
Habitualmente la medicación se suele utilizar entre los primeros 7 a 15 días, ya que son heridas que están en zonas muy sensibles y con muchas terminaciones nerviosas. No tengas miedo de usar los analgésicos en estos plazos. Tené en cuenta también que este tipo de dolores suelen ser bastante rebeldes hasta que pasan los primeros 10 a 15 días, donde las heridas salen de su fase más inflamatoria y sensible. Cuando notes que ya no sentís molestias importantes, los podés empezar a suspender o usarlos a demanda en situaciones, como por ejemplo algún dolor que se desencadene ocasionalmente en alguna evacuación.
2. Flebotonicos:
- Diosmina + Hesperidina): Luego de estas cirugias suele existir mucha congestion venosa y dilatacion vascular, por ello usamos este tipo de medicación. Debes tomar los primeros 15 dias 1 comprimido cada 12 hs.
3. Cuidados Locales
- Pomada (Lidocaína + Sulfadiazina): Aplicar una capa fina sobre la zona 3 veces al día. Si hay mucho dolor, podés aplicarla cada hora, ya que contiene anestésico local.
🏠 Actividad
Durante la primera semana se recomienda realizar una vida domiciliaria tranquila, sin necesidad de estar acostado todo el día. Puede caminar dentro del hogar, realizar tareas livianas, e incluso subir o bajar escaleras con moderación.
🔄 Recuperación
En general, entre los 20 a 30 días posteriores a la cirugía, la mayoría de los pacientes no deberían tener más molestias. La recuperación es progresiva hasta alcanzar la normalidad.
🚽 Al evacuar
Es normal sentir dolor o ver sangre al defecar (hasta los primeros 20 días).
- Realizar baños de asiento sumergiendo la cola en agua tibia (40-50°C, durante 10-20 min) después de cada evacuación y varias veces al día.
- Higiene con agua y jabón neutro cada 2-3 h. No usar papel higiénico.
- Secar con toalla suave (dando pequeños toques) o con secador de pelo en modo frío.
- Colocar una gasa estéril en la zona. No usar apósitos cerrados o protectores femeninos, ya que generan más humedad.
🔄 La curación colocada al finalizar la cirugía debe retirarse para evacuar o para bañarse. Si ninguna de estas situaciones ocurre en las primeras 24 horas, debe retirarla igualmente, lavar la zona con agua y jabón neutro, y reemplazarla por una gasa limpia y seca.
💡 Recomendaciones al momento de evacuar
- Evite hacer esfuerzos grandes. Contener la respiración y empujar aumenta la presión en el recto.
- No permanezca mucho tiempo sentado en el inodoro. Usar el celular o leer en el inodoro puede aumentar la presión en las venas del ano.
- Intente evacuar apenas sienta el deseo. Retrasar la evacuación hace que las heces se endurezcan y sea más difícil expulsarlas.
🧼 Recomendaciones para la higiene local
- Lávese con agua tibia y jabón neutro. Es preferible usar una ducha de mano o bidet para limpiar la zona con suavidad, sin frotar.
- Seque con toalla limpia mediante pequeños toques suaves. También puede usar un secador de pelo en mínima potencia y sin calor.
- Use ropa interior de algodón, suelta y limpia. Evite materiales sintéticos y ropa ajustada.
💊 Laxantes: ¿Cómo tomar Polietilenglicol (PEG) en caso de constipación?
El polietilenglicol (PEG) es un laxante suave que ayuda a ablandar las heces.
Disuelva el contenido de 1 sobre en un vaso con 200 ml de agua o jugo y bébalo de inmediato.
Se recomienda tomarlo una vez al día, preferentemente a la misma hora. Su efecto puede demorar entre 24 y 72 horas. Es aconsejable tomarlo durante los primeros tres días postoperatorios para asegurar evacuaciones blandas. Si genera diarrea, suspéndalo o reduzca la dosis a medio sobre.
🛑 Eventos normales y de alarma
✔️ Normales:
- Secreciones amarillentas (color miel)
- Sensación de urgencia para evacuar
- Sensación de evacuación incompleta
⚠️ Alertas:
- Fiebre (más de 38°C)
- Dolor intenso que no cede con analgésicos
- Salida de pus
- Sangrado abundante y continuo (más que una menstruación)
- Constipación que no responde a la dieta ni al laxante
📞 Si se presenta alguna de estas alertas, llame por teléfono o envíe un audio de WhatsApp, ya que los mensajes de texto pueden no ser vistos inmediatamente.
🔬📅 Anatomía patológica
Si se enviaron muestras a biopsia, el resultado es crucial para confirmar el diagnóstico y planificar el seguimiento. Consulte en 15 días al patólogo correspondiente:
📍 Trinidad San Isidro: Patología Pacheco
Tel: 11 6197-9671 / 4700-0739 / 0392
📍 San Lucas: Patología Lozano
Teléfono: 011 4747-0423 o 4742-5587
Retiro: Centro médico Martin y Omar 352, San Isidro.
📞📲 Contacto y turno postoperatorio
El primer control se realiza entre los 7 y 14 días postoperatorios.
📅 El turno para el control postoperatorio será enviado de manera automática por Julieta, asistente del Dr. Grzona, durante los primeros días del postoperatorio. Por favor, no intente autogestionar un turno, ya que esto puede generar duplicaciones en la agenda.
📱 Dr. Esteban Grzona: +54 9 11 5815-9189
💬 Secretaria y turnos por WhatsApp: +54 9 11 3852-1101
⚖️ Aviso legal
Este documento tiene fines informativos y no reemplaza la consulta médica personalizada. La información aquí contenida se basa en la práctica clínica y está alineada con guías de sociedades científicas internacionales. Si usted no es el destinatario, por favor elimine el documento y notifíquenos. Toda reproducción está sujeta a normas legales vigentes.
📚 Referencias bibliográficas de esta adaptación
-
American Society of Colon and Rectal Surgeons (ASCRS). Clinical Practice Guidelines for the Management of Anal Squamous Neoplasms.
Disponible en: fascrs.org -
Gilson, R., et al. (2019). IUSTI-Europe guideline for the management of anogenital warts. Journal of the European Academy of Dermatology and Venereology.
(Guía de la Sociedad Europea de Coloproctología - ESCP). -
Centers for Disease Control and Prevention (CDC). Human Papillomavirus (HPV) Vaccination: Information for Healthcare Providers.
Disponible en: cdc.gov/hpv
Dr. Esteban Grzona
Coloproctólogo
MN: 117889 - MP: 58191
Este material ha sido elaborado con fines educativos e informativos.
Consulte siempre con su médico ante cualquier duda o inquietud.
Este instructivo forma parte de las guías para pacientes quirúrgicos de:
Grzona Cirugía & Coloproctología
Centro de atención especializada en Coloproctología y Cirugía Colorrectal
Sitio web: drgrzonacoloproctologia.com
WhatsApp: +54 9 11 5815‑9189
© 2025 Grzona Cirugía & Coloproctología. Todos los derechos reservados.
Esta información no reemplaza la consulta médica personalizada. Prohibida su difusión y reproducción.