
Instructivo postoperatorio
Cirugía de la Fístulas y Abscesos Perianales
Guía completa de cuidados antes y después de la intervención.

Dr. Esteban Grzona
MN: 117889 – MP: 58191
Especialista en Cirugía General
Especialista Universitario en Coloproctología (UBA)
Miembro de la Asociación Argentina de Cirugía (MAAC)
Miembro de la Sociedad Argentina de Coloproctología (SACP)
❓ ¿Qué es un absceso perianal?
Un absceso perianal es una cavidad infectada llena de pus que se forma en los tejidos blandos cercanos al ano o al recto. Es la fase aguda de una infección que, en la mayoría de los casos, se origina en una de las pequeñas glándulas del interior del canal anal (criptas de Morgagni).
🔬 Cuando estas glándulas se obstruyen por bacterias, materia fecal o un cuerpo extraño, la secreción se acumula, se infecta y forma un absceso. La infección inicial suele comenzar en el espacio entre los dos músculos del esfínter anal (el espacio interesfinteriano) y desde allí puede extenderse a otras áreas, como la piel perianal o los tejidos más profundos.
🔁 ¿Qué es una fístula perianal?
Una fístula perianal es la fase crónica de la misma enfermedad que causa el absceso. Se trata de un túnel o trayecto anormal que comunica el interior del canal anal (donde se originó la infección) con la piel de la zona perianal.
📊 Aproximadamente entre el 30% y el 70% de los pacientes con un absceso perianal ya tienen una fístula o la desarrollarán después de que el absceso se drene, ya sea espontáneamente o mediante cirugía. Este túnel se forma porque la infección busca una vía de escape hacia el exterior.
Aunque la mayoría de las fístulas son de origen criptoglandular (por una glándula infectada), también pueden ser causadas por otras condiciones:
- Enfermedad de Crohn (una causa importante de fístulas complejas).
- Radioterapia pélvica.
- Traumatismos en la zona.
- Infecciones específicas (como tuberculosis o VIH).
- Complicaciones de cirugías previas.
- Tumores del canal anal o recto.
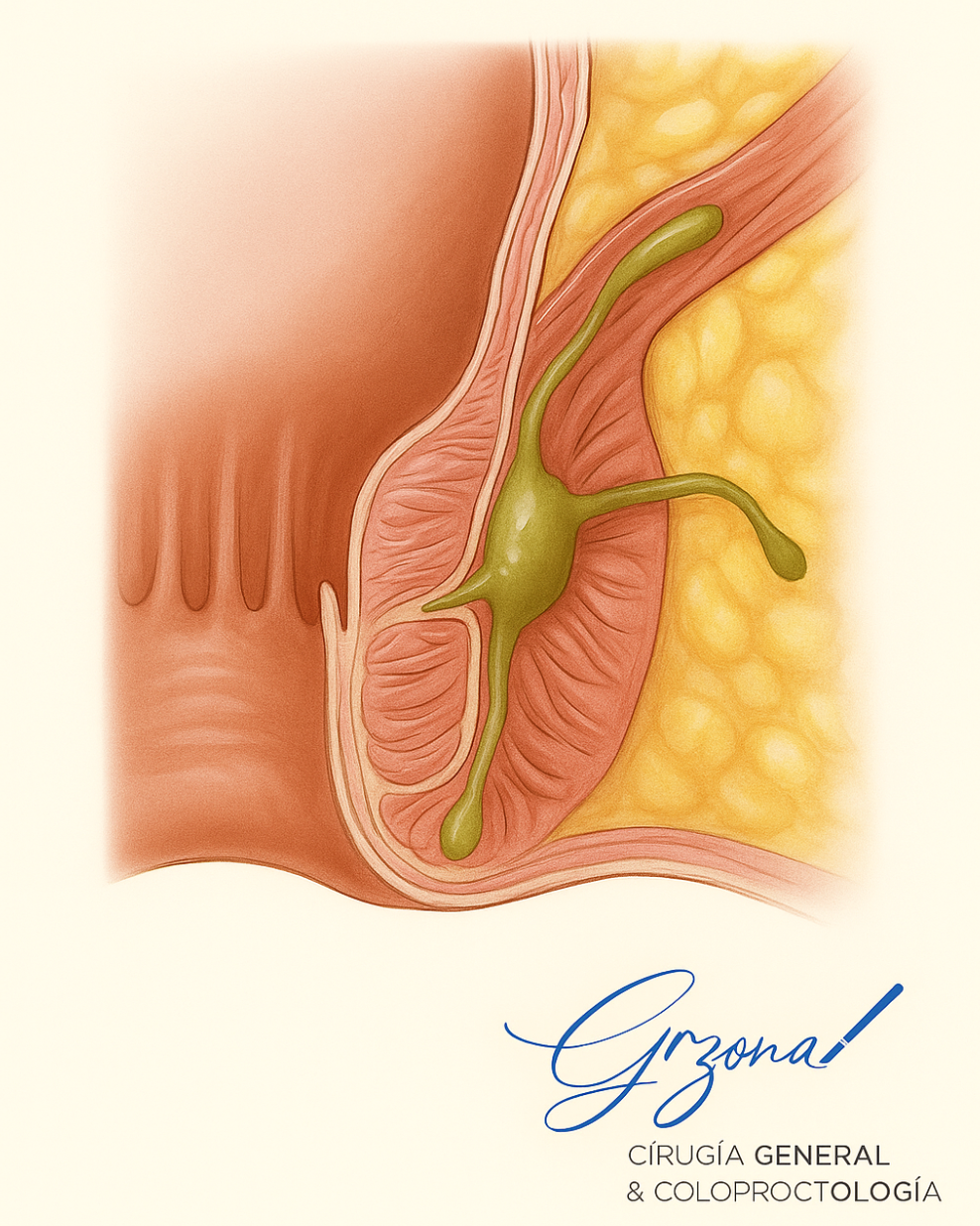
🔍 Fístulas Simples vs. Complejas: Una distinción importante
No todas las fístulas son iguales. Los cirujanos las clasifican según su trayecto en relación con los músculos del esfínter anal, que son los responsables de la continencia. Esta clasificación (conocida como clasificación de Parks) es fundamental para decidir el tipo de cirugía.
✅ Fístulas Simples:
Son trayectos bajos y superficiales que atraviesan una porción mínima o nula del esfínter. Su tratamiento es más directo y tiene una alta tasa de éxito.
⚠️ Fístulas Complejas:
Son trayectos altos que atraviesan una parte importante del esfínter, tienen múltiples túneles, están asociadas a enfermedades como Crohn o han recurrido tras cirugías previas. Su tratamiento es más desafiante, ya que el objetivo principal es curar la fístula sin dañar los músculos del esfínter para preservar la continencia.
🩺 ¿Cómo se presentan?
El absceso y la fístula son dos momentos evolutivos de la misma patología, por lo que sus síntomas son diferentes pero están relacionados.
✳️ Absceso perianal (Fase Aguda):
- Dolor intenso, constante y que aumenta progresivamente cerca del ano.
- Aparición de un bulto o hinchazón dolorosa, enrojecida y caliente.
- Dolor agudo al sentarse, caminar o toser.
- Malestar general, fiebre y escalofríos, indicativos de una infección sistémica.
✳️ Fístula perianal (Fase Crónica):
- Manchado o secreción persistente (pus, líquido seroso o sangre) a través de un pequeño orificio en la piel cercana al ano.
- Picazón, irritación o escozor en la piel perianal debido a la humedad constante.
- Episodios recurrentes de dolor, hinchazón y formación de abscesos en la misma zona, que drenan y alivian temporalmente los síntomas.
🩺 ¿Cómo se trata un absceso?
El tratamiento de un absceso perianal es siempre el drenaje quirúrgico urgente. El objetivo es evacuar el pus, aliviar la presión y el dolor, y controlar la infección.
🔪 Procedimiento: Se realiza una incisión sobre la piel en la zona de máxima fluctuación para permitir la salida del pus. Dependiendo del tamaño y la profundidad del absceso, puede realizarse en un quirófano bajo anestesia o, en casos muy superficiales, en el consultorio con anestesia local.
💊 Uso de antibióticos: Los antibióticos por sí solos no curan un absceso. El drenaje es indispensable. Según las guías de la ASCRS, los antibióticos se reservan para pacientes con complicaciones como celulitis extensa (infección de la piel circundante), signos de infección sistémica (fiebre alta) o en aquellos con el sistema inmunitario debilitado (diabetes, VIH, tratamiento con corticoides).
✨ Alivio: El alivio del dolor es casi inmediato una vez que se drena el absceso.
ℹ️ En algunos casos, si durante el drenaje se identifica un trayecto de fístula simple, el cirujano puede optar por tratarla en el mismo acto quirúrgico (fistulotomía primaria).
🔧 ¿Cómo se trata una fístula?
El tratamiento definitivo de una fístula perianal es siempre quirúrgico. El objetivo principal es eliminar el trayecto fistuloso y prevenir su reaparición, preservando al máximo la integridad de los músculos del esfínter anal para mantener una continencia perfecta.
🔄 La cirugía puede realizarse en dos tiempos:
- Primer tiempo (si hay un absceso): Drenaje del absceso y, a menudo, colocación de un setón o sedal drenante si se identifica una fístula compleja.
- Segundo tiempo (cirugía definitiva): Semanas o meses después, una vez que la inflamación aguda ha desaparecido, se realiza el procedimiento definitivo para cerrar la fístula.
🎯 El tipo de cirugía se elige cuidadosamente en función de la clasificación de la fístula (simple o compleja).
🛠️ Opciones quirúrgicas: De la más simple a la más avanzada
✅ Para Fístulas Simples:
Fistulotomía
Es el procedimiento de elección y el "estándar de oro" para fístulas simples y superficiales. Consiste en abrir completamente el trayecto de la fístula, desde el orificio interno hasta el externo, convirtiendo el túnel en una herida abierta. Esta herida cicatriza desde el fondo hacia la superficie (cicatrización por segunda intención). Tiene una tasa de éxito superior al 90-95% para casos bien seleccionados.
🔬 Para Fístulas Complejas (Técnicas con preservación del esfínter)
Cuando una fistulotomía implicaría cortar una porción significativa del músculo esfinteriano con riesgo de incontinencia, se utilizan técnicas más avanzadas:
🧵 Colocación de Setón o Sedal
Un setón es un hilo fino de silicona o sutura que se pasa a través del trayecto de la fístula y se anuda sobre sí mismo. Existen dos tipos:
- Setón Drenante (o flojo): Es el más utilizado en fístulas complejas. Su función no es cortar, sino mantener el trayecto abierto para que drene continuamente, evitando la formación de nuevos abscesos y permitiendo que la inflamación disminuya. Se deja colocado durante varias semanas o meses para "madurar" el trayecto antes de una cirugía definitiva (como LIFT o un flap).
- Setón Cortante: Se ajusta periódicamente para que vaya cortando lentamente el músculo y el tejido, permitiendo que cicatrice por detrás. Su uso es menos frecuente hoy en día debido a un mayor riesgo de alteración de la continencia.
🔗 LIFT (Ligation of Intersphincteric Fistula Tract)
Es una técnica ingeniosa para fístulas que cruzan el esfínter (transesfinterianas). A través de una pequeña incisión entre los dos esfínteres, el cirujano identifica el trayecto de la fístula, lo liga (ata) y lo corta. Esto cierra la comunicación desde su origen sin seccionar el músculo esfínter externo. Su tasa de éxito varía entre el 60% y el 94%.
🩹 Flap de Avance Endorrectal
Consiste en crear un colgajo (flap) de tejido sano de la pared del recto (mucosa y músculo) para cubrir y sellar el orificio interno de la fístula. El trayecto externo se limpia y se deja abierto para que drene y cicatrice.
⚡ Técnicas Mínimamente Invasivas (Láser y Videoasistida)
🔦 FiLaC® (Fistula-tract Laser Closure)
Se introduce una fibra láser radial en el trayecto fistuloso. La energía del láser destruye el tejido epitelial del túnel de manera controlada, provocando su colapso y cierre. Es un procedimiento con mínimo dolor y rápida recuperación. La tasa de éxito primario se sitúa en torno al 65-70%.
📹 VAAFT (Video-Assisted Anal Fistula Treatment)
Se utiliza un endoscopio muy fino (fistuloscopio) para visualizar el interior del trayecto, limpiarlo, cauterizarlo y cerrar el orificio interno bajo visión directa.
⚠️ Pegamentos Biológicos y Tapones (Plugs)
Consisten en rellenar el trayecto con un material biológico para sellarlo. Aunque se mencionan, las guías actuales de la ASCRS señalan que estas técnicas son relativamente ineficaces, con tasas de recurrencia altas, por lo que su uso ha disminuido considerablemente.
ℹ️ Todas las cirugías definitivas se realizan bajo anestesia (regional o general) y, por lo general, son de carácter ambulatorio o requieren una estancia hospitalaria muy corta.
📆 ¿Cómo es el postoperatorio?
La recuperación varía según la complejidad de la cirugía, pero seguir las indicaciones es clave para una buena cicatrización.
💊 Manejo del Dolor
Se pauta un régimen de analgésicos para controlar el dolor de manera efectiva. Se recomienda un enfoque multimodal: tomar analgésicos como paracetamol e ibuprofeno de forma regular y programada, y reservar los analgésicos más potentes (opioides como el tramadol) solo para el dolor intenso no controlado.
🥗 Dieta
Es fundamental mantener las heces blandas para evitar dolor y esfuerzo al evacuar. Se indica una dieta rica en fibra (frutas, verduras, cereales integrales), con un objetivo de 25-35 gramos de fibra al día, y una ingesta abundante de líquidos (2-3 litros de agua diarios).
🧼 Higiene y Cuidados de la Herida
- Baños de asiento: Sumergir la zona en agua tibia (no caliente) durante 10-15 minutos, 2 a 3 veces al día y siempre después de evacuar. Esto alivia el dolor, relaja el esfínter y mantiene la zona limpia.
- Limpieza: Utilizar agua y jabón neutro. Evitar el papel higiénico; es preferible usar la ducha de mano o bidet.
- Secado: Secar la zona con toques suaves con una toalla limpia o con un secador de pelo en modo frío.
- Apósitos: Colocar una gasa limpia y seca para absorber la secreción. No usar apósitos oclusivos o protectores femeninos que mantengan la humedad.
💊 Antibióticos
Generalmente no son necesarios después de una cirugía de fístula, a menos que hubiera una infección importante durante la intervención.
🏠 Reposo y Actividad
Se recomienda un reposo relativo en casa durante los primeros días. Se puede caminar y realizar tareas ligeras, pero se debe evitar estar sentado por periodos prolongados, el ejercicio intenso y levantar objetos pesados. La recuperación para volver a la rutina normal puede variar desde 1-2 semanas para una fistulotomía simple hasta varias semanas para cirugías más complejas. La cicatrización completa de la herida puede tardar de varias semanas a meses.
🔁 ¿Puede volver a aparecer?
Sí, la recurrencia de una fístula es una posibilidad. La probabilidad de que esto ocurra depende de varios factores:
🔍 Complejidad de la fístula
Las fístulas complejas tienen una tasa de recurrencia más alta que las simples.
🔧 Técnica quirúrgica
- Fistulotomía (en fístulas simples): Tiene la tasa de recurrencia más baja, generalmente inferior al 10%.
- Técnicas de preservación del esfínter (LIFT, Flap, Láser): Las tasas de éxito son más variables, típicamente entre el 60% y 90%. Esto significa que existe una probabilidad de recurrencia de entre el 10% y el 40%, que puede requerir una nueva intervención.
🩺 Enfermedades subyacentes
En pacientes con Enfermedad de Crohn, el control de la inflamación intestinal con tratamiento médico es fundamental para la cicatrización de la fístula y para prevenir recurrencias. El manejo es siempre un trabajo en equipo entre el cirujano y el gastroenterólogo.
✅ Cuidados postoperatorios
Un seguimiento inadecuado o el incumplimiento de las indicaciones puede afectar la cicatrización.
💡 Por eso es fundamental completar todos los controles médicos postoperatorios, mantener una higiene anal rigurosa y tratar cualquier condición de base que pueda influir en la cicatrización.
Organización prequirúrgica 📋
Para agilizar tu cirugía, seguí estos pasos:
- Te entregaremos los pedidos de laboratorio y evaluación prequirúrgica.
- Si te operas por una cobertura médica también recibirás una orden médica para autorizar la cirugía con tu cobertura de salud.
- Una vez que tengas los tres elementos, envialos a Julieta, la asistente del Dr. Grzona.
- No debés gestionar turnos con la clínica: ya estará reservado.
🚗 Importante: vení acompañado. Por indicación anestésica, no podés manejar tras el procedimiento. Tu acompañante debe permanecer en la sala de espera disponible para recibir el parte médico al finalizar la cirugía.
💤 Modalidad anestésica
Para este tipo de cirugía utilizamos anestesia general o neuroleptoanalgesia, según cada caso clínico. Esto significa que estarás profundamente relajado o dormido, sin sentir dolor ni estar consciente del entorno. Es una modalidad segura, que permite realizar la cirugía en forma confortable y sin molestias.
La posición quirúrgica puede ser:
- Litotomía: acostado boca arriba con las piernas elevadas (posición ginecológica).
- Navaja sevillana: acostado boca abajo con la cadera flexionada para exponer mejor la zona anal.
En todos los casos, un médico anestesiólogo estará presente durante toda la intervención, monitoreando y cuidando cada detalle para tu tranquilidad y seguridad.
📋 Pacientes que reciben análogos de GLP-1 (Ozempic®, Trulicity®, Saxenda®, etc.)
Estos medicamentos se utilizan para el tratamiento de la diabetes tipo 2 y la obesidad. Su principal efecto es ralentizar el vaciamiento gástrico, lo cual puede aumentar el riesgo de broncoaspiración durante anestesia general o sedación profunda.
Por este motivo, es obligatorio suspenderlos antes del procedimiento siguiendo esta tabla:
| Nombre comercial | Principio activo | Frecuencia | Suspensión |
|---|---|---|---|
| Ozempic® | Semaglutida | Semanal | 7 días antes |
| Trulicity® | Dulaglutida | Semanal | 7 días antes |
| Wegovy® | Semaglutida | Semanal | 7 días antes |
| Bydureon® | Exenatida LAR | Semanal | 7 días antes |
| Rybelsus® | Semaglutida (oral) | Diaria | El día del procedimiento |
| Saxenda® | Liraglutida | Diaria | El día del procedimiento |
| Victoza® | Liraglutida | Diaria | El día del procedimiento |
| Byetta® | Exenatida | 2 veces por día | El día del procedimiento |
🥤 Dieta líquida (24 h antes del procedimiento)
Los pacientes que reciben análogos de GLP-1 deben realizar una dieta líquida clara durante las 24 h previas al procedimiento:
✅ Permitidos:
- Agua
- Té o infusiones sin leche
- Caldo filtrado (sin sólidos ni grasa)
- Jugos colados sin pulpa (manzana, pera, uva blanca)
- Bebidas isotónicas como Gatorade®
- Paletas de agua saborizadas (sin fruta ni leche)
- Gelatina
- Café negro sin leche
❌ No permitidos:
- Alimentos sólidos
- Leche y derivados
- Jugos con pulpa
- Sopas con sólidos o crema
- Bebidas gaseosas o energizantes
Indicaciones para el día anterior 📆
- No te rasures ni uses maquillaje, esmalte, piercings ni alhajas.
- Realizá un baño completo con agua y jabón neutro antes de salir hacia la clínica.
- Hacé ayuno de 8 horas (solo agua o Gatorade hasta 4 horas antes).
- Podés tomar tu medicación habitual con un sorbo de agua (si corresponde).
- Justo antes de comenzar tu ayuno debes tomar 1000mg o 1g de paracetamol (Ej: Tafirol®).
- Si tomás aspirina o anticoagulantes, avisá con anticipación. Generalmente deben suspenderse 7 días antes.
🥗💧 Dieta preoperatoria y postoperatoria
⚠️ Esta dieta está diseñada exclusivamente para evitar el estreñimiento, reduciendo así el dolor al evacuar durante el postoperatorio. No constituye una dieta específica para otras condiciones médicas (como diabetes, celiaquía, enfermedad renal, etc.). Ante cualquier patología adicional, consulte para adaptar estas recomendaciones.
Se recomienda comenzar esta dieta una semana antes de la cirugía y mantenerla durante al menos las 2-3 semanas posteriores.
🍽️ Recomendaciones generales para una dieta que evite el estreñimiento
Una buena alimentación es clave para evitar el estreñimiento, reducir el dolor al evacuar y favorecer la cicatrización.
✅ ¿Qué hábitos conviene incorporar?
- 🥦 Coma fibra: Consuma frutas, verduras de hoja verde y cereales integrales todos los días. El objetivo es alcanzar entre 25 y 35 gramos de fibra diarios.
- 💧 Hidrátese: Beba entre 2,5 y 3 litros de agua por día. La fibra necesita agua para actuar correctamente.
- 🕒 Coma con frecuencia: Divida su alimentación en 6 o 7 pequeñas comidas al día para estimular el tránsito intestinal.
- 🍯 No es una dieta para adelgazar: Se recomienda incluir azúcares naturales como miel y lácteos enteros para asegurar un aporte calórico adecuado para la cicatrización.
🥣 Instrucciones para preparar un suplemento rico en fibras con salvado de avena

🩹 Indicaciones postoperatorias
Evitar estar mucho tiempo sentado; al hacerlo, use siempre un almohadón blando y plano.
🚫 No se recomienda el uso de almohadones circulares con forma de 'dona', ya que concentran la presión en la zona perianal, aumentan la congestión venosa y pueden retrasar la cicatrización.
💊 Analgésicos
El objetivo es adelantarse al dolor. No esperes a que el dolor sea fuerte para tomar la medicación; respetá los horarios indicados los primeros días.
1. Medicación de Base
Tomá esta medicación de forma fija según se te indique:
- Etoricoxib + Paracetamol: 1 comprimido cada 12 horas.
- Tramadol Gotas (100 mg/ml):
- Dosis inicial: 10 gotas (equivalen a 50 mg) cada 8 hs al menos los primeros 3 días.
- Si el dolor persiste: Podés subir hasta 20 gotas (equivalen a 100 mg) cada 6 u 8 horas si es necesario.
- Límite máximo: No superes las 80 gotas en un día (24 horas).
Habitualmente la medicación se suele utilizar entre los primeros 7 a 15 días, ya que son heridas que están en zonas muy sensibles y con muchas terminaciones nerviosas. No tengas miedo de usar los analgésicos en estos plazos. Tené en cuenta también que este tipo de dolores suelen ser bastante rebeldes hasta que pasan los primeros 10 a 15 días, donde las heridas salen de su fase más inflamatoria y sensible. Cuando notes que ya no sentís molestias importantes, los podés empezar a suspender o usarlos a demanda en situaciones, como por ejemplo algún dolor que se desencadene ocasionalmente en alguna evacuación.
2. Flebotonicos:
- Diosmina + Hesperidina): Luego de estas cirugias suele existir mucha congestion venosa y dilatacion vascular, por ello usamos este tipo de medicación. Debes tomar los primeros 15 dias 1 comprimido cada 12 hs.
3. Cuidados Locales
- Pomada (Lidocaína + Sulfadiazina): Aplicar una capa fina sobre la zona 3 veces al día. Si hay mucho dolor, podés aplicarla cada hora, ya que contiene anestésico local.
💊 Antibióticos
Habitualmente no se indican. Sin embargo, si hubo un drenaje purulento importante durante la cirugía, es probable que se le recete un antibiótico (ej. amoxicilina-clavulánico).
🏠 Actividad
Durante la primera semana, se recomienda una vida domiciliaria tranquila. Puede caminar dentro de casa y realizar tareas livianas. Evite el reposo absoluto en cama.
🚽 Al evacuar
Es normal sentir molestias o ver una pequeña cantidad de sangre con las deposiciones, especialmente durante las primeras 2-3 semanas.
- Realice baños de asiento con agua tibia después de cada deposición.
- Limpie la zona con agua y jabón neutro. No use papel higiénico.
- Seque con toques suaves o con secador en frío.
- Coloque una gasa estéril y seca.
🔄 La curación colocada al finalizar la cirugía debe retirarse para bañarse o evacuar. Si ninguna de estas situaciones ocurre en las primeras 24 horas, debe retirarla igualmente, lavar la zona y reemplazarla por una gasa limpia.
💡 Recomendaciones al momento de evacuar
- No haga fuerza: Evite contener la respiración y pujar.
- No permanezca sentado en el inodoro por tiempo prolongado (no más de 5-10 minutos). Leer o usar el celular en el inodoro aumenta la presión en la zona.
- Vaya al baño en cuanto sienta el deseo. Retrasar la evacuación hace que las heces se sequen y endurezcan.
🧼 Recomendaciones para la higiene local
- Lávese con agua tibia y jabón neutro.
- Seque la zona sin frotar.
- Use ropa interior de algodón, suelta y limpia.
🚽 Al evacuar
Es normal sentir molestias o ver una pequeña cantidad de sangre con las deposiciones, especialmente durante las primeras 2-3 semanas.
- Realice baños de asiento con agua tibia después de cada deposición.
- Limpie la zona con agua y jabón neutro. No use papel higiénico.
- Seque con toques suaves o con secador en frío.
- Coloque una gasa estéril y seca.
🔄 La curación colocada al finalizar la cirugía debe retirarse para bañarse o evacuar. Si ninguna de estas situaciones ocurre en las primeras 24 horas, debe retirarla igualmente, lavar la zona y reemplazarla por una gasa limpia.
💡 Recomendaciones al momento de evacuar
- No haga fuerza: Evite contener la respiración y pujar.
- No permanezca sentado en el inodoro por tiempo prolongado (no más de 5-10 minutos). Leer o usar el celular en el inodoro aumenta la presión en la zona.
- Vaya al baño en cuanto sienta el deseo. Retrasar la evacuación hace que las heces se sequen y endurezcan.
🧼 Recomendaciones para la higiene local
- Lávese con agua tibia y jabón neutro.
- Seque la zona sin frotar.
- Use ropa interior de algodón, suelta y limpia.
💊 Laxantes: ¿Cómo tomar Polietilenglicol (PEG) en caso de constipación?
El polietilenglicol (PEG) es un laxante osmótico seguro y eficaz para asegurar heces blandas.
📋 Instrucciones de uso:
- Uso: Disolver el contenido de 1 sobre en un vaso grande de agua o jugo y beberlo de inmediato.
- Frecuencia: Se recomienda tomar un sobre al día durante los primeros 3-4 días después de la cirugía para facilitar la primera evacuación. Luego, ajuste la dosis (medio sobre, o día por medio) o suspéndalo si las heces son demasiado líquidas. Su efecto puede tardar de 24 a 72 horas en iniciar.
🛑 Eventos normales y de alarma
✔️ Normales (esperables en las primeras semanas):
- Secreción amarillenta o color miel por la herida (es parte de la cicatrización).
- Pequeño sangrado con la deposición o al limpiarse.
- Sensación de urgencia para evacuar o de evacuación incompleta.
- Leve incontinencia a gases.
⚠️ Alertas (contacte a su médico si presenta):
- Fiebre persistente (>38°C).
- Dolor intenso que no cede con los analgésicos pautados.
- Secreción de pus abundante y maloliente.
- Sangrado rojo vivo y continuo (más que unas gotas).
- Imposibilidad de evacuar por más de 3 días a pesar de la dieta y laxantes.
📞 Si se presenta alguna de estas alertas, llame por teléfono o envíe un audio de WhatsApp, ya que los mensajes de texto pueden no ser vistos de inmediato.
🔬📅 Anatomía patológica
Si durante la cirugía se tomaron muestras para biopsia, los resultados suelen estar disponibles en 15-20 días. Consulte con el centro de patología correspondiente para su retiro.
📍 Trinidad San Isidro: Patología Pacheco
Tel: 11 61979671 / 4700-0739 / 0392
📍 San Lucas: Patología Lozano
Teléfono: 011 4747-0423 o 47425587
Retiro: Centro médico Martin y Omar 352, San Isidro.
📞📲 Contacto y turno postoperatorio
El primer control se realiza entre los 7 y 14 días postoperatorios.
📅 El turno para este control será enviado de manera automática por Julieta, asistente del Dr. Grzona. Por favor, no intente autogestionar un turno para evitar duplicaciones.
📱 Dr. Esteban Grzona: +5491158159189
💬 Secretaria y turnos por WhatsApp: +54 9 11 3852-1101
📚 Referencias Bibliográficas
-
The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula - Diseases of the Colon & Rectum
https://journals.lww.com/dcrjournal/fulltext/2016/07000/the_american_society_of_colon_and_rectal_surgeons.3.aspx -
European Society of Coloproctology (ESCP) guideline for the diagnosis and treatment of cryptoglandular anal fistula - Colorectal Disease
https://onlinelibrary.wiley.com/doi/full/10.1111/codi.15681 -
Anorectal Surgery Post-Operative Instructions - UCLA Health
https://www.uclahealth.org/medical-services/surgery/colon-rectal/patient-resources/anorectal-surgery-post-operative-instructions -
Surgical Management of Anal Fistula - Medscape
https://emedicine.medscape.com/article/190234-overview -
Perianal Abscess - StatPearls - NCBI Bookshelf
https://www.ncbi.nlm.nih.gov/books/NBK459172/ -
Fistula-in-Ano - Medscape
https://emedicine.medscape.com/article/190234-overview -
Video-Assisted Anal Fistula Treatment (VAAFT): A Novel Sphincter-Sparing Procedure for Treating Complex Anal Fistulas - PMC
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4562208/ -
FiLaC™: a new sphincter-sparing procedure for treating anal fistulas - PMC
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4562208/ -
Current management of anal fistulas in Crohn's disease - PMC
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6718730/ -
Recurrence of anal fistula: what we have to know - PMC
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8039195/ -
Fistula Surgery Recovery: What to Expect - Medical News Today
https://www.medicalnewstoday.com/articles/fistula-surgery-recovery
Dr. Esteban Grzona
Coloproctólogo
MN: 117889 - MP: 58191
Este material ha sido elaborado con fines educativos e informativos.
Consulte siempre con su médico ante cualquier duda o inquietud.
Este instructivo forma parte de las guías para pacientes quirúrgicos de:
Grzona Cirugía & Coloproctología
Centro de atención especializada en Coloproctología y Cirugía Colorrectal
Sitio web: drgrzonacoloproctologia.com
WhatsApp: +54 9 11 5815‑9189
© 2025 Grzona Cirugía & Coloproctología. Todos los derechos reservados.
Esta información no reemplaza la consulta médica personalizada. Prohibida su difusión y reproducción.