
Instructivo postoperatorio
Cirugía de Quiste Pilonidal
Guía completa de cuidados antes y después de la intervención.

Dr. Esteban Grzona
MN: 117889 – MP: 58191
Especialista en Cirugía General
Especialista Universitario en Coloproctología (UBA)
Miembro de la Asociación Argentina de Cirugía (MAAC)
Miembro de la Sociedad Argentina de Coloproctología (SACP)

📘 Información para Pacientes: Cirugía del Quiste Pilonidal Sacrococcígeo
Guía completa basada en las guías de la ASCRS, ESCP y la mejor evidencia científica actualizada
✨ Esta guía ha sido elaborada para ofrecerle información clara, completa y basada en la mejor evidencia científica disponible sobre el quiste pilonidal y su tratamiento quirúrgico.
❓ ¿Qué es un quiste pilonidal?
El quiste pilonidal (o enfermedad pilonidal) es una condición inflamatoria crónica que afecta la piel de la región sacrococcígea (el surco entre los glúteos). Su nombre significa "nido de pelos", ya que la teoría más aceptada es que se origina por la penetración de vellos sueltos debajo de la piel. Esto desencadena una reacción del cuerpo, formando un quiste o trayectos (fístulas) que pueden infectarse.
🔍 Factores de riesgo comunes:
- Edad y sexo: Es más frecuente en hombres jóvenes (entre la pubertad y los 40 años).
- Vello corporal: Personas con vello abundante, grueso y rígido.
- Anatomía: Un surco interglúteo profundo.
- Estilo de vida: Permanecer sentado por períodos prolongados (trabajo de oficina, conductores).
- Otros: Sobrepeso, sudoración excesiva, higiene deficiente o antecedentes familiares.
⚠️ Cuando el quiste se infecta, se forma un absceso pilonidal, que es una acumulación de pus muy dolorosa.
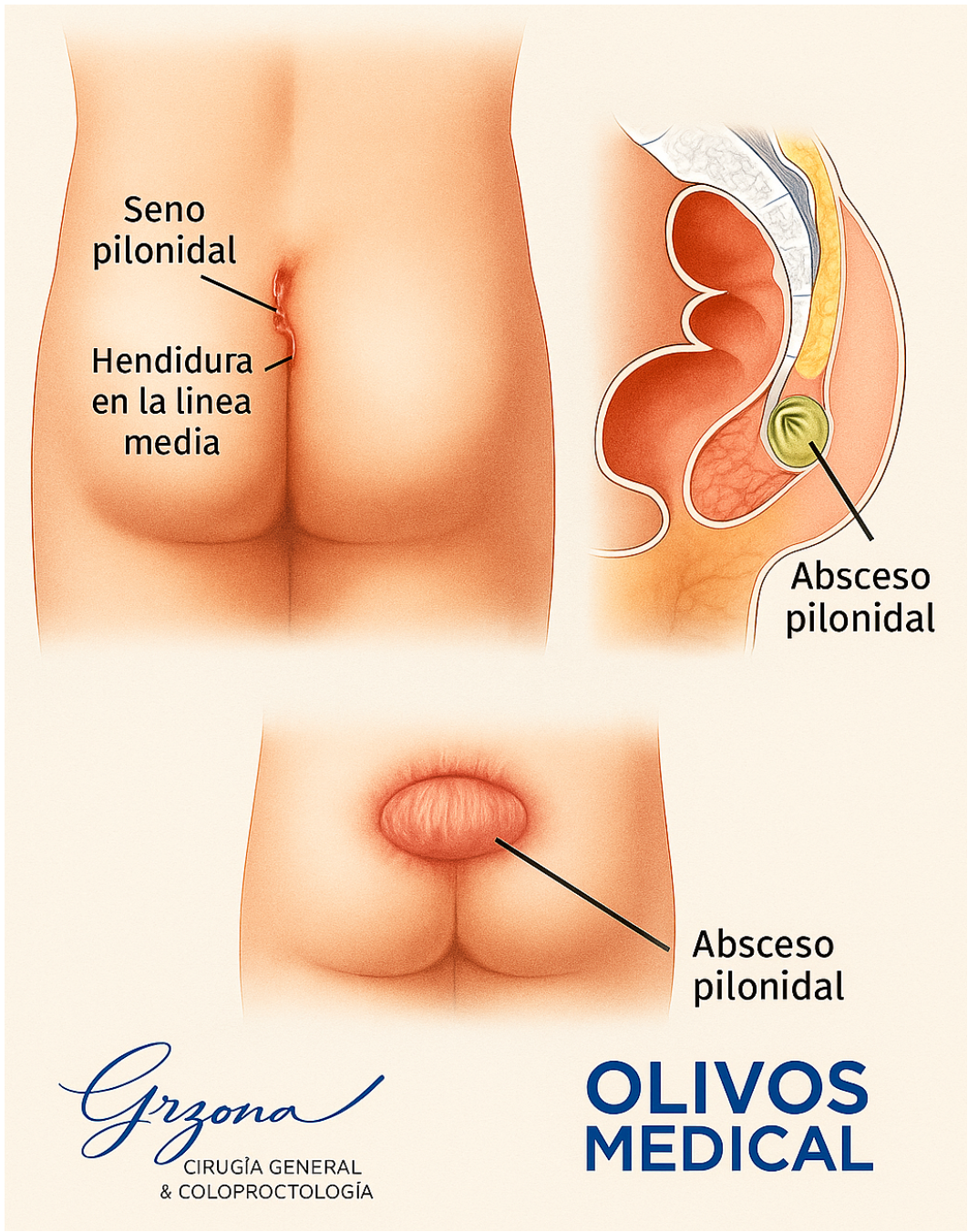
🔎 ¿Qué síntomas produce?
Los síntomas varían según sea un cuadro agudo (absceso) o crónico:
⏳ Crónico:
- Presencia de uno o varios orificios pequeños (llamados "pits") en la línea media del surco interglúteo.
- Secreción intermitente de líquido, pus o sangre.
- Molestias leves o picazón en la zona.
🔥 Agudo (Absceso):
- Aparición de un "bulto" o nódulo doloroso, rojo e hinchado.
- Dolor intenso, especialmente al sentarse.
- Secreción de pus con mal olor.
- Fiebre y malestar general en casos severos.
🏥 ¿Cuándo se indica la cirugía?
La cirugía se recomienda cuando la enfermedad pilonidal es sintomática:
✅ Presencia de un absceso agudo que requiere drenaje.
✅ Infecciones recurrentes.
✅ Secreción crónica que afecta la calidad de vida.
✅ Dolor persistente.
🎯 El objetivo del tratamiento definitivo es eliminar todo el tejido afectado (quiste y trayectos) para prevenir nuevas infecciones y la recurrencia de la enfermedad.
🛠️ ¿En qué consiste la cirugía?
La elección de la técnica depende de la extensión de la enfermedad, si es un primer episodio o una recurrencia, y las preferencias del paciente y cirujano. Todas se realizan en quirófano bajo anestesia.
| Técnica Quirúrgica | Descripción | Ventajas | Desventajas |
|---|---|---|---|
| Escisión y Cierre por Segunda Intención (Herida Abierta) | Se extirpa todo el tejido afectado y la herida se deja abierta para que cicatrice desde el fondo hacia la superficie. | Tasa de recurrencia más baja (aprox. 5-15%). Menor riesgo de infección de la herida. | Recuperación lenta (6-12 semanas o más). Requiere curaciones frecuentes y empaquetamiento. |
| Escisión y Cierre Primario | Se extirpa el quiste y la herida se cierra con suturas. | Recuperación inicial más rápida (aprox. 4 semanas). Menos curaciones. | Mayor riesgo de recurrencia (15-30%) e infección de la herida. |
| Cierre Fuera de la Línea Media (Off-Midline) | Variante del cierre primario donde la sutura se coloca al costado del surco interglúteo. Es la técnica de cierre recomendada por las guías internacionales. | Menor tensión en la herida, mejor cicatrización y menor tasa de recurrencia que el cierre en la línea media. | Técnica ligeramente más compleja. |
| Técnicas con Colgajos (Limberg, Karydakis) | Cirugías reconstructivas donde se extirpa el tejido y se moviliza piel y grasa de una zona cercana para cubrir el defecto. | Tasas de recurrencia muy bajas. Ideales para enfermedad extensa o recurrente. | Cirugía más invasiva, mayor tiempo quirúrgico. |
| Técnicas Mínimamente Invasivas | Procedimientos menos agresivos para casos seleccionados. | Recuperación muy rápida, menos dolor, excelentes resultados estéticos. | No son aplicables a todos los casos. Pueden tener una tasa de recurrencia algo mayor. |
🔬 Ejemplos de técnicas mínimamente invasivas:
- Pit Picking: Se extirpan solo los orificios de la línea media, sin una gran incisión.
- EPSiT (Tratamiento Endoscópico): Se introduce una pequeña cámara (endoscopio) por los orificios para limpiar y cauterizar el quiste y sus trayectos desde adentro.
❤️ ¿Qué esperar en el postoperatorio?
💊 Dolor: Leve a moderado, bien controlado con los analgésicos indicados.
🩹 Curaciones: Serán más frecuentes si la herida queda abierta. Se le darán instrucciones precisas.
🛋️ Actividad: Reposo relativo los primeros días. Evitar estar sentado directamente sobre la herida por tiempo prolongado.
🏃 Ejercicio: Evitar actividad física intensa, especialmente la que involucre la zona (ciclismo, remo, sentadillas), durante 4 a 6 semanas, o hasta que su cirujano lo autorice.
⏱️ Recuperación: El tiempo para volver a las actividades normales varía según la técnica:
- Mínimamente invasiva: 1-2 semanas.
- Cierre primario: 2-4 semanas.
- Herida abierta: 6-12 semanas o más.
♻️ ¿Puede volver a aparecer? (Recurrencia)
Sí, la enfermedad pilonidal tiene una tendencia a recurrir. Las tasas varían según la técnica quirúrgica, pero seguir las recomendaciones postoperatorias es clave para minimizar el riesgo.
🛡️ Medidas fundamentales para prevenir la recurrencia:
🧼 Higiene rigurosa: Mantenga el surco interglúteo limpio y seco. Lavar la zona diariamente y secar con cuidado.
✂️ Eliminación del vello: Esta es una de las medidas más importantes. Se recomienda la depilación láser médica en la zona sacrococcígea una vez que la herida haya cicatrizado por completo. El afeitado o las cremas depilatorias son alternativas, pero menos duraderas.
🪑 Evitar la presión: No permanecer sentado por períodos muy largos. Usar almohadones si es necesario.
👕 Ropa adecuada: Usar ropa interior de algodón y prendas holgadas para reducir la humedad y la fricción.
📅 Seguimiento
Es crucial asistir a todos los controles postoperatorios con su cirujano. Esto permite vigilar la correcta cicatrización y detectar cualquier complicación a tiempo.
📋 Organizando mi cirugía
📝 Estudios: El cirujano le entregará los pedidos de estudios prequirúrgicos (análisis de sangre, evaluación cardiológica).
✅ Autorización: Si corresponde, recibirá una orden para presentar ante su cobertura médica.
📤 Envío de documentación: Una vez que tenga los resultados del laboratorio, el apto cardiológico y la orden autorizada, deberá enviarlos a Julieta, la asistente del Dr. Grzona.
🏥 Turno de quirófano: No necesita gestionar nada con la clínica. Nosotros nos encargamos de la reserva.
🚗 Importante: El día de la cirugía debe venir acompañado. Debido a la anestesia, no podrá conducir de regreso a casa.
Organización prequirúrgica 📋
Para agilizar tu cirugía, seguí estos pasos:
- Te entregaremos los pedidos de laboratorio y evaluación prequirúrgica.
- Si te operas por una cobertura médica también recibirás una orden médica para autorizar la cirugía con tu cobertura de salud.
- Una vez que tengas los tres elementos, envialos a Julieta, la asistente del Dr. Grzona.
- No debés gestionar turnos con la clínica: ya estará reservado.
🚗 Importante: vení acompañado. Por indicación anestésica, no podés manejar tras el procedimiento. Tu acompañante debe permanecer en la sala de espera disponible para recibir el parte médico al finalizar la cirugía.
💤 Modalidad anestésica
Para esta cirugía se utiliza anestesia general, lo que garantiza que estará dormido, sin dolor y completamente cómodo durante el procedimiento. Un médico anestesiólogo lo cuidará durante toda la intervención.
🛏️ La posición en quirófano es boca abajo ("posición de navaja sevillana") para exponer adecuadamente la zona.
📋 Pacientes que reciben análogos de GLP-1 (Ozempic®, Trulicity®, Saxenda®, etc.)
Estos medicamentos se utilizan para el tratamiento de la diabetes tipo 2 y la obesidad. Su principal efecto es ralentizar el vaciamiento gástrico, lo cual puede aumentar el riesgo de broncoaspiración durante anestesia general o sedación profunda.
Por este motivo, es obligatorio suspenderlos antes del procedimiento siguiendo esta tabla:
| Nombre comercial | Principio activo | Frecuencia | Suspensión |
|---|---|---|---|
| Ozempic® | Semaglutida | Semanal | 7 días antes |
| Trulicity® | Dulaglutida | Semanal | 7 días antes |
| Wegovy® | Semaglutida | Semanal | 7 días antes |
| Bydureon® | Exenatida LAR | Semanal | 7 días antes |
| Rybelsus® | Semaglutida (oral) | Diaria | El día del procedimiento |
| Saxenda® | Liraglutida | Diaria | El día del procedimiento |
| Victoza® | Liraglutida | Diaria | El día del procedimiento |
| Byetta® | Exenatida | 2 veces por día | El día del procedimiento |
🥤 Dieta líquida (24 h antes del procedimiento)
Los pacientes que reciben análogos de GLP-1 deben realizar una dieta líquida clara durante las 24 h previas al procedimiento:
✅ Permitidos:
- Agua
- Té o infusiones sin leche
- Caldo filtrado (sin sólidos ni grasa)
- Jugos colados sin pulpa (manzana, pera, uva blanca)
- Bebidas isotónicas como Gatorade®
- Paletas de agua saborizadas (sin fruta ni leche)
- Gelatina
- Café negro sin leche
❌ No permitidos:
- Alimentos sólidos
- Leche y derivados
- Jugos con pulpa
- Sopas con sólidos o crema
- Bebidas gaseosas o energizantes
Indicaciones para el día anterior 📆
- No te rasures ni uses maquillaje, esmalte, piercings ni alhajas.
- Realizá un baño completo con agua y jabón neutro antes de salir hacia la clínica.
- Hacé ayuno de 8 horas (solo agua o Gatorade hasta 4 horas antes).
- Podés tomar tu medicación habitual con un sorbo de agua (si corresponde).
- Justo antes de comenzar tu ayuno debes tomar 1000mg o 1g de paracetamol (Ej: Tafirol®).
- Si tomás aspirina o anticoagulantes, avisá con anticipación. Generalmente deben suspenderse 7 días antes.
🥗💧 Dieta postoperatoria
Puede retomar su dieta habitual. Es recomendable mantener una dieta rica en fibra y beber abundante agua para evitar el estreñimiento.
🩹 Indicaciones postoperatorias
🪑 Posición: Evite sentarse directamente sobre la herida. Utilice un almohadón blando y plano. No se recomiendan los almohadones en forma de "dona", ya que pueden aumentar la congestión en la zona.
💊 Analgésicos:
El objetivo es adelantarse al dolor. No esperes a que el dolor sea fuerte para tomar la medicación; respetá los horarios indicados los primeros días.
1. Medicación de Base
Tomá esta medicación de forma fija según se te indique:
- Etoricoxib + Paracetamol: 1 comprimido cada 12 horas.
- Tramadol Gotas (100 mg/ml):
- Dosis inicial: 10 gotas (equivalen a 50 mg) cada 8 hs al menos los primeros 3 días.
- Si el dolor persiste: Podés subir hasta 20 gotas (equivalen a 100 mg) cada 6 u 8 horas si es necesario.
- Límite máximo: No superes las 80 gotas en un día (24 horas).
Habitualmente la medicación se suele utilizar entre los primeros 7 a 15 días, ya que son heridas que están en zonas muy sensibles y con muchas terminaciones nerviosas. No tengas miedo de usar los analgésicos en estos plazos. Tené en cuenta también que este tipo de dolores suelen ser bastante rebeldes hasta que pasan los primeros 10 a 15 días, donde las heridas salen de su fase más inflamatoria y sensible. Cuando notes que ya no sentís molestias importantes, los podés empezar a suspender o usarlos a demanda en situaciones, como por ejemplo algún dolor que se desencadene ocasionalmente en alguna evacuación.
2. Flebotonicos:
- Diosmina + Hesperidina): Luego de estas cirugias suele existir mucha congestion venosa y dilatacion vascular, por ello usamos este tipo de medicación. Debes tomar los primeros 15 dias 1 comprimido cada 12 hs.
3. Cuidados Locales
- Pomada (Lidocaína + Sulfadiazina): Aplicar una capa fina sobre la zona 3 veces al día. Si hay mucho dolor, podés aplicarla cada hora, ya que contiene anestésico local.
🏠 Reposo: Se recomienda una vida tranquila en casa la primera semana. Puede caminar y hacer tareas livianas. Evite esfuerzos.
⚠️ Cicatrización: La zona puede presentar fallos de cicatrización o infecciones debido a su localización y tensión. Si la herida se abre, no se alarme. Generalmente cierra sola con curaciones adecuadas, aunque el proceso será más largo.
🩹 Curación inicial: El primer apósito debe retirarse a las 24 horas (o antes si se ensucia o para ir al baño). Lave la zona con agua y jabón neutro, séquela bien y coloque una gasa limpia.
🧼 Recomendaciones para la higiene local
💧 Lavado: Utilice agua tibia y jabón neutro.
🌬️ Secado: Seque con una toalla limpia dando toques suaves, sin frotar. Puede usar un secador de pelo con aire frío para asegurar un secado completo.
👕 Ropa interior: Prefiera algodón, que sea holgada y cámbiela a diario.
🛑 Eventos normales y de alarma
✔️ Normal:
Es esperable una secreción amarillenta (serosa), similar a la miel, y sentir la zona hinchada.
⚠️ Alarma: Consulte inmediatamente si presenta:
- Fiebre (más de 38°C).
- Dolor intenso que no cede con la medicación.
- Secreción de pus (espeso, verdoso, con mal olor).
- Sangrado activo que empapa la gasa.
- Enrojecimiento y calor excesivo en los bordes de la herida.
📞 En caso de alarma, llame por teléfono o envíe un audio de WhatsApp para una respuesta rápida.
🔬 Anatomía patológica
Si se toman muestras para biopsia, los resultados estarán disponibles en aproximadamente 15 días.
Laboratorios de Patología:
📍 Trinidad San Isidro - Patología Pacheco
Tel: 11 6197-9671 /
4700-0739 /
0392
📍 San Lucas - Patología Lozano
Tel: 011 4747-0423 /
4742-5587
Retiro: Centro médico Martín y Omar 352, San Isidro
📞📲 Contacto y turno postoperatorio
El primer control se programará entre 7 y 14 días después de la cirugía.
📅 Julieta, la asistente del Dr. Grzona, le enviará el turno automáticamente. Por favor, no intente gestionarlo por su cuenta para evitar confusiones.
📞 Contacto Dr. Grzona: +54 9 11 5815-9189
💬 Secretaria y turnos por WhatsApp: +54 9 11 3852-1101
⚖️ Aviso legal
Este documento es una guía informativa y no sustituye la consulta médica personalizada. La información contenida es confidencial.
📚 Referencias bibliográficas
- Johnson EK, et al. Guías de práctica clínica para el tratamiento de la enfermedad pilonidal de la Sociedad Americana de Cirujanos de Colon y Recto. Dis Colon Rectum. 2019.
- Gorter RR, et al. Desarrollo de una guía internacional para la enfermedad pilonidal, liderada por la ESCP. Colorectal Dis. 2023.
- Milone M, et al. Declaración de consenso de la Sociedad Italiana de Cirugía Colorrectal (SICCR) sobre el tratamiento de la enfermedad pilonidal. Tech Coloproctol. 2021.
Dr. Esteban Grzona
MN: 117889 - MP: 58191
Especialista en Cirugía General
Especialista Universitario en Coloproctología (UBA)
Miembro de la Asociación Argentina de Cirugía (MAAC)
Miembro de la Sociedad Argentina de Coloproctología (SACP)
📞 Teléfono/WhatsApp: +54 9 11 3852-1101
📍 Dirección: Corrientes 1115, Olivos, Buenos Aires
🌐 Sitio web: drgrzonacoloproctologia.com
📱 Instagram: @drgrzona